국제
中연구진, '코로나19' 임상적 특성 "사스와 유사"
바이오스펙테이터 서윤석 기자
1099명 환자 임상분석 결과 NEJM에 게재.."고령, 기저질환 있을수록 위험"..주증상은 발열, 기침..위장관 증상 거의 없어..비발열환자도 많아 주의필요".."실제 치사율은 독감보다 낮은 수준 예상"

중국 연구진이 1099명에 달하는 코로나19(COVID-19) 환자를 분석한 결과, 신종 코로나바이러스(SARS-CoV-2)의 임상적 특성이 사스(SARS-CoV)와 비슷하며, 주 증상은 발열과 기침이었고 설사 등 위장관 증상은 거의 없는 것으로 나타났다고 발표했다. 고령이면서 기저질환이 있을수록 위험하지만, 무증상자와 경증 환자를 모두 포함한다면 실제 치사율은 독감보다 낮은 수준을 보일 것으로 전망했다.
중국 코로나19 의료 전문가그룹(China Medical Treatment Expert Group)은 28일 국제 학술지 NEJM(New England Journal of Medicine)에 ‘중국 2019 코로나 바이러스 감염증의 임상적 특성(Clinical Characteristics of Coronavirus Disease 2019 in China)’이라는 제목의 논문을 게재했다(DOI: 10.1056/NEJMoa2002032).
논문에 따르면 신종 코로나바이러스(SARS-CoV-2)는 사스(SARS-CoV)와 유사한 임상적 특성을 보였다. 코로나19의 잠복기는 평균 4일, 기초 감염재생산수(Basic reproductive number, BRN)는 2.2~2.68명이다. 사스의 평균 잠복기 4.6일, BRN 2~3명과 유사했다. 코로나19의 주요 증상인 기침(76~82%), 발열(83~98%), 숨가쁨(31~55%) 비율도 사스의 기침(62~100%), 발열(99~100%), 숨가쁨(40~42%) 비율과 유사했다.
코로나19의 증상은 나이가 많고 기저질환이 있을수록 중증(severe) 환자가 많았고, 전체 환자의 약 20%는 방사선으로 진단 시 아무런 이상이 없었다. 환자들 중 발열이 없는 경우가 잦아 발열을 기준으로 환자 감염을 판단할 때 비발열환자를 놓칠 수 있다고 연구진은 주의를 당부했다. 연구진은 무증상자와 경증환자를 포함하면 전체 사망률은 인플루엔자보다 낮을 것으로 전망하며 다양한 임상적 차이로 인해 진단에 복잡함(complicate)이 있다고 소개했다.
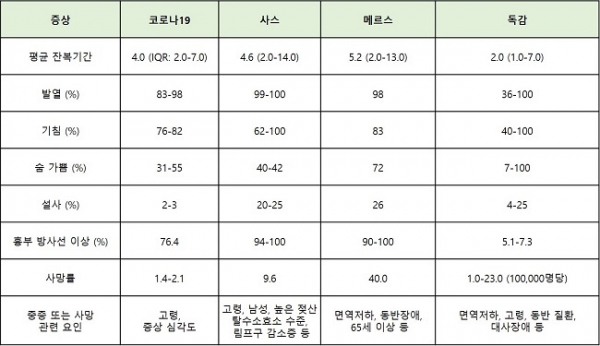
▲코로나19와 사스, 메르스, 독감의 임상적 특징 비교(DOI: 10.1056/NEJMoa2002032 참조, 바이오스펙테이터 재구성)
코로나19 환자 1099명의 임상적 분석
연구진은 2020년 1월 29일까지 중국 30개성(province), 자치구의 552개 병원에서 확진된 코로나19 환자 1099명에 대한 데이터를 분석했다. 연구진은 1차 복합 종결점(composite end point)으로 환자들이 병원에 입원할 때부터 중환자실(intensive care unit, ICU)치료, 인공호흡기(ventilation) 사용, 사망에 이르기까지로 정했다. 이런 1차 복합 종결점은 인플루엔자 등과 같은 전염병의 심각도를 평가할 때 사용한다.
논문에 따르면 나이가 많고, 기저질환이 있을수록 코로나19의 증상이 심했다. 입원한 전체 환자의 평균 연령은 47세로 비 중증(non-severe) 환자(926명)의 평균나이는 45세(34~57세)였고, 중증(severe) 환자(177명)의 평균나이는 52세(40~65세)로 평균 나이차는 7세에 달했다. 기저질환이 있는 경우 중증환자의 비율이 38.7%로 비 중증 환자 21%에 비해 높았다. 평균 입원기간은 12일이었다.
전체 환자에서 1차 복합 종결점은 ICU치료 5%, 인공호흡기를 받은 환자 2.3%, 사망 환자 1.4%를 합쳐 6.1%(67명)가 발생했다. 이 중 입원 시 중증을 보인 173명의 환자 중 43명(24.9%)에서 1차 복합 종결점이 발생했다.
환자의 1.9%만이 야생 동물과 직접 접촉 한 이력이 있었고, 우한 비(非)거주자 환자 중 72.3%가 우한 거주자와 접촉했다.
연구진은 코로나19의 가장 흔한 증상으로 발열(입원시 43.8%, 입원 중 88.7%)과 마른 기침(67.8%)을 보고했다. 설사 증상(3.8%)을 보이는 환자는 흔하지 않았다. 코로나19 바이러스의 잠복기간 중간값(median incubation period)는 4일(range, 2~7)이었다. 입원 시 흉부 CT촬영에서 보이는 가장 흔한 소견은 옅은 음영을 보이는 GGO(ground-glass opacity)로 56.4%의 환자에서 보였다. 입원한 환자에서 림프구 감소증은 83.2%, 혈소판 감소증은 36.2%, 백혈구 감소증은 33.7%를 보였다.
비 중증 환자 877명중 17.9%(157명)과 중증 환자 173명중 2.9%(5명)에서 X-ray와 CT 검사 결과 이상이 발견되지 않았다. 전체 환자의 20.8%는 방사선 검사에서 이상을 보이지 않은 것이다.
연구진은 “발열과 기침이 주요 증상으로 위장관 증상은 거의 없었다”고 말했다. 이어 “코로나19 환자는 사스(1%), 메르스(2%)에 비해 열이 없는 경우가 더 빈번하다”며 “이는 발열을 기준으로 감염자를 정의한 경우 비발열 환자를 놓칠 수가 있는 것”이라고 주장했다. 연구진은 “코로나19는 우한에서 처음 발병한 후 빠르게 확산됐다”며 “코로나19 환자 중 일부는 열이 없고, 방사선학적 이상이 없어 진단하기 복잡하다”고 설명했다.
연구진은 치료방법도 분석했다. 코로나19 환자의 58%(637명)는 정맥 항생제 요법을 받았고, 35.8%(393명)는 타미플루(oseltamivir)를 투여받았다. 산소요법(oxygen therapy)은 환자의 41.3%(454명), 면역반응을 낮추는 전신 글루티코르티코이드 요법은 18.6%(204)명의 환자에게 사용했다.
연구진이 분석한 환자군에서 치사율은 1.4%를 보였으며, 분석 환자군에서 제외된 무증상자나 경증 환자를 포함하면 실제 치사율은 1% 이하로 독감보다 낮아질 것으로 예측했다.
연구진은 “사스(SARS-Cov), 메르스(MERS-CoV), 인플루엔자처럼 신종 코로나바이러스(SARS-CoV-2)도 호흡기를 통한 비말감염과 직접 접촉에 의해 감염된다”며 “신종 코로나바이러스는 위장관, 타액, 소변에서도 검출되므로 이런 부분을 잠재적 전염경로로써 조사할 필요가 있다”고 주장했다.
연구진은 이번 임상 연구에서 6가지 한계점이 있다고 설명했다. 먼저, 지역에 따라 데이터 형식이 달라 일부 사례의 경우 데이터가 불완전한 경우가 있었다. 두번째, 분석한 환자 중 291명에서만 잠복기를 추정할 수 있었다. 세번째, 데이터 추출 시점에도 많은 환자가 병원에 있었기 때문에 추출 이후의 결과에 대해선 알 수가 없었다. 네번째, 데이터 분석에 무증상자나 경증의 자가격리상태인 환자는 빠졌다. 다섯번째, 일부 병원에서는 환자가 너무 많아 입원시 객담검사를 하지 못했다. 마지막으로, 데이터 생성은 임상적(clinical)으로 이뤄졌으며 체계적이지 못했다는 점 등을 인정했다.


















